انواع زخم دیابتی
زخم های دیابتی نوعی زخم ها هستند که در افراد مبتلا به دیابت ایجاد می شوند. دیابت می تواند بر جریان خون و عملکرد سیستم ایمنی بدن تأثیر بگذارد و باعث کاهش قابل توجهی در توانایی بدن برای بهبود زخم ها و ترمیم بافت شود. این زخم ها (انواع زخم دیابتی) به طور معمول در پاها، به ویژه در نواحی پاشنه، انگشتان و انتهای اندام ها شکل می گیرند.
زخم پای دیابتی چیست؟ | Diabetic Foot Ulcer
زخم پای دیابتی یکی از شایعترین و در عین حال خطرناکترین عوارض بیماری دیابت است که معمولاً در ناحیه کف پا، انگشتان یا پاشنه ایجاد میشود. این زخمها به دلیل افزایش مزمن قند خون، آسیب اعصاب محیطی و کاهش جریان خون در پاها به وجود میآیند و اگر بهموقع درمان نشوند، میتوانند منجر به عفونت شدید، گانگرن و حتی قطع عضو شوند.
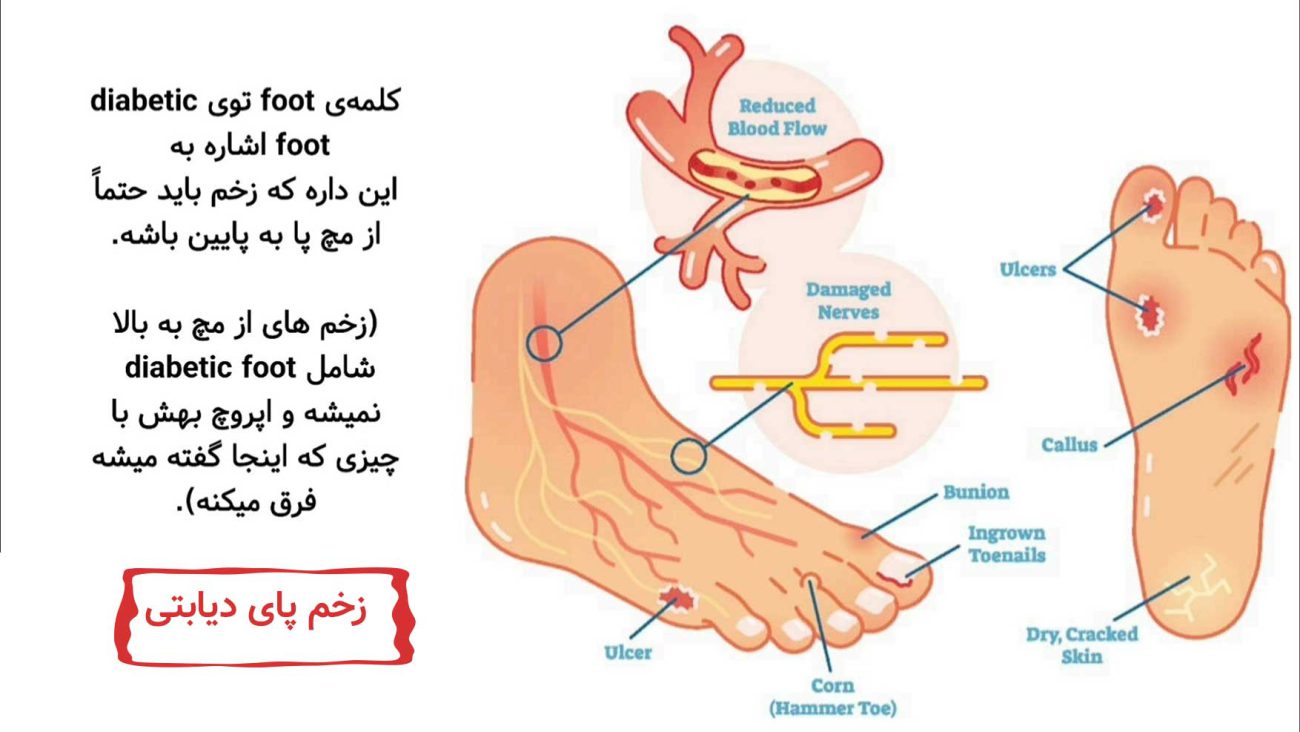
در بیماران دیابتی، به علت کاهش حس درد، بسیاری از زخمها در مراحل اولیه تشخیص داده نمیشوند و همین موضوع باعث مزمن شدن زخم میشود. به همین دلیل، آگاهی از علائم، روشهای درمان و پیشگیری از زخم پای دیابتی اهمیت بسیار زیادی دارد.
زخم پای دیابتی چگونه ایجاد میشود؟
ایجاد زخم پای دیابتی معمولاً نتیجه ترکیب چند عامل مهم است که بهمرور زمان روی پا اثر میگذارند.
| آسیب اعصاب محیطی (نوروپاتی دیابتی) افزایش طولانیمدت قند خون باعث آسیب به اعصاب پا میشود. در این حالت: حس درد، گرما و سرما کاهش مییابد. بیمار متوجه بریدگی، تاول یا فشار کفش نمیشود. زخم بدون درد شروع و پیشرفت میکند. |
| کاهش گردش خون در پاها دیابت باعث تنگی و سختی عروق میشود. کاهش خونرسانی: اکسیژن و مواد مغذی را به زخم نمیرساند. روند ترمیم زخم را بسیار کند میکند. احتمال عفونت را افزایش میدهد. |
| فشار مداوم و کفش نامناسب کفش تنگ، غیر استاندارد یا راه رفتن طولانی باعث ایجاد نقاط پرفشار در کف پا میشود. این فشارها بهخصوص در افراد دیابتی میتوانند به سرعت منجر به زخم شوند. |
| خشکی پوست و ترک پا پوست پای بیماران دیابتی معمولاً خشک است. ترکهای پوستی مسیر ورود باکتریها را باز میکنند و زمینه عفونت را فراهم میسازند. |

علائم زخم پای دیابتی
علائم زخم دیابتی همیشه با درد همراه نیست، به همین دلیل باید به نشانههای زیر توجه ویژه داشت:
| بیحسی یا گزگز در پا |
| قرمزی یا تورم موضعی |
| ترشح مایع یا چرک از زخم |
| بوی بد زخم |
| تغییر رنگ پوست به قهوهای یا سیاه |
| عدم بهبود زخم پس از ۱۰ تا ۱۴ روز |
| افزایش دمای پوست اطراف زخم |
| تب در مراحل عفونت پیشرفته |
مراحل زخم پای دیابتی
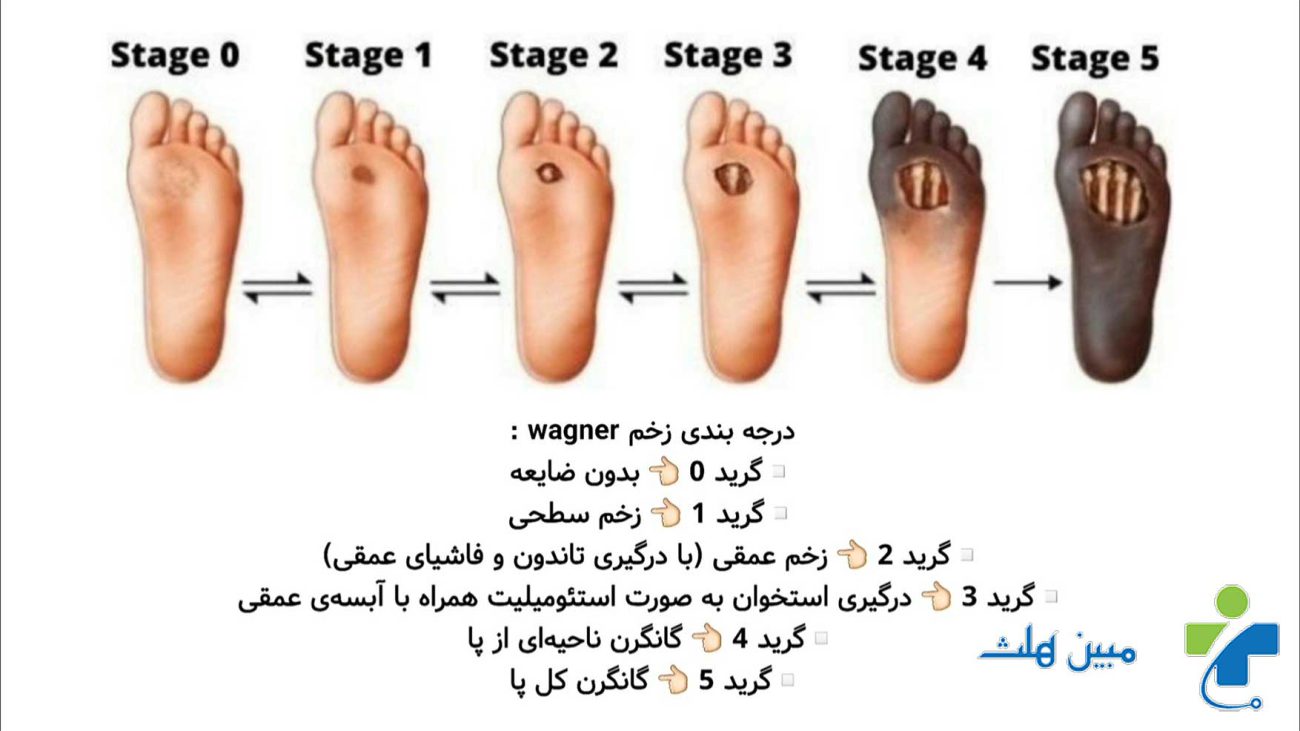
زخم دیابتی بر اساس عمق و شدت به چند مرحله تقسیم میشود:
| مرحله اول زخم سطحی، بدون عفونت و محدود به پوست |
| مرحله دوم زخم عمیقتر که به بافتهای زیرین نفوذ کرده است. |
| مرحله سوم درگیری عضله یا استخوان و وجود عفونت فعال |
| مرحله چهارم گانگرن موضعی (سیاه شدن بخشی از پا) |
| مرحله پنجم گانگرن گسترده و نیاز به قطع عضو |
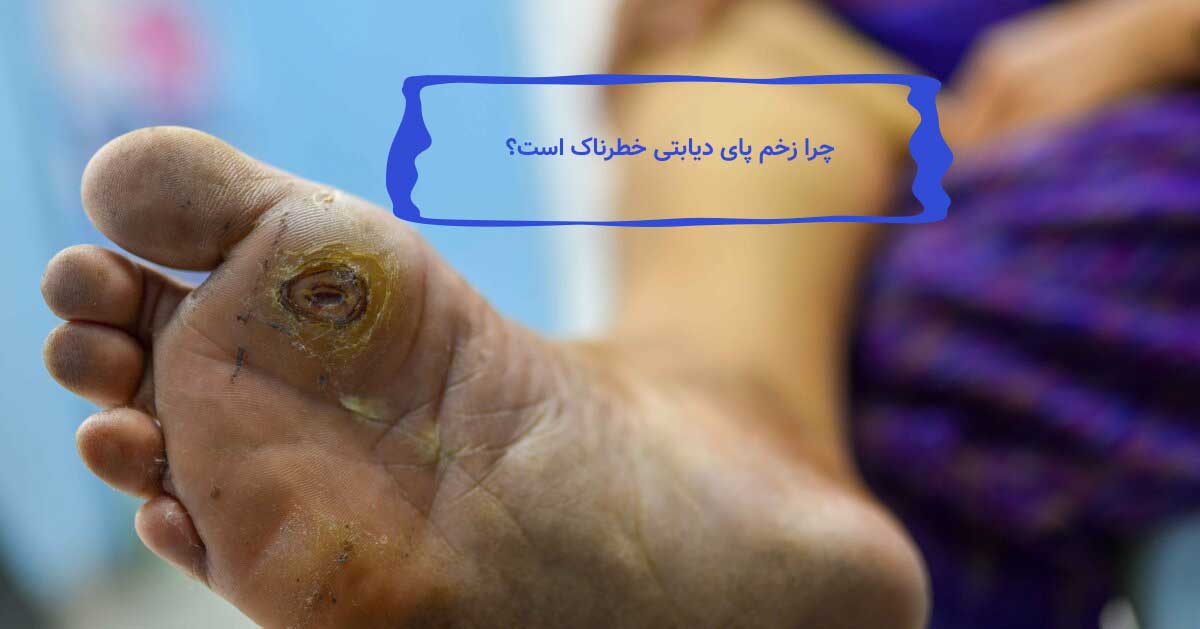
چرا زخم پای دیابتی خطرناک است؟
در صورت عدم درمان مناسب، زخم پای دیابتی میتواند باعث:
* عفونت شدید بافت نرم
* عفونت استخوان (استئومیلیت)
* سپسیس (عفونت خونی)
* قطع انگشت، پا یا ساق
* کاهش شدید کیفیت زندگی
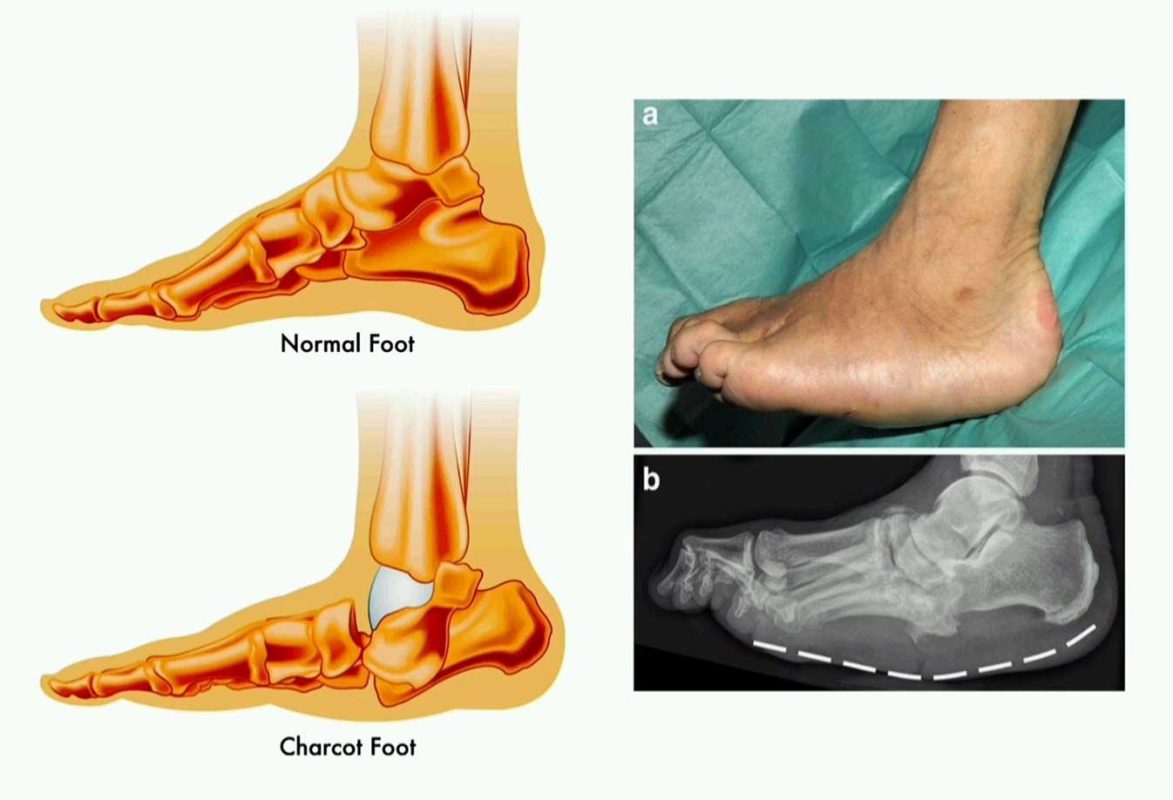
درمان زخم پای دیابتی
درمان زخم پای دیابتی باید چندوجهی و مداوم باشد و صرفاً به پانسمان ساده محدود نشود.
کنترل قند خون
کنترل دقیق قند خون مهمترین اصل درمان است. بدون تنظیم قند:
زخم ترمیم نمیشود
عفونت تشدید میشود
شستشو و ضدعفونی زخم دیابتی
شستشوی صحیح زخم نقش کلیدی در جلوگیری از عفونت دارد.
اسپری مناسب برای زخم دیابتی
استفاده از اسپریهای مخصوص زخم دیابتی که:
بدون الکل هستند.
به بافت سالم آسیب نمیزنند.
خاصیت ضدباکتری دارند.
| معرفی محصول برای ضدعفونی زخم کاربرد اسپری زخم بستر اسپری زخم دیابتی اسپری ضد عفونی کننده زخم بخیه | 
|
اسپریهای حاوی PHMB یا ترکیبات نقره انتخاب مناسبی برای شستشوی زخم دیابتی هستند و برای استفاده روزانه توصیه میشوند.
پانسمان مناسب زخم پای دیابتی
انتخاب پانسمان مناسب باید بر اساس میزان ترشح و عمق زخم انجام شود.
انواع پانسمان برای زخم دیابتی
پانسمان نقرهای برای زخمهای عفونی
پانسمان فوم برای زخمهای ترشحدار
پانسمان هیدروژل برای زخمهای خشک
پانسمان آلژینات برای زخمهای عمیق
پانسمان صحیح:
محیط زخم را مرطوب نگه میدارد.
عفونت را کنترل میکند.
سرعت ترمیم را افزایش میدهد.
|
نقش دبریدمان در درمان زخم دیابتی
دبریدمان به معنی برداشتن بافت مرده و آلوده از زخم است. این کار:
توسط پزشک یا پرستار زخم انجام میشود
مانع رشد باکتریها میشود
به تشکیل بافت سالم کمک میکند
پیشگیری از زخم پای دیابتی
پیشگیری بسیار سادهتر و کمهزینهتر از درمان است.
نکات مهم پیشگیری
بررسی روزانه پاها
شستشوی روزانه و خشک کردن کامل
استفاده از کفش طبی مناسب
مرطوب نگه داشتن پوست پا (بهجز بین انگشتان)
کوتاه کردن صحیح ناخنها
عدم راه رفتن با پای برهنه
مراجعه منظم به پزشک
مراقبت خانگی از زخم پای دیابتی
مراقبت در منزل فقط در کنار درمان پزشکی مجاز است:
| تعویض منظم پانسمان |
| استفاده از اسپری ضدعفونی توصیهشده |
| عدم استفاده از الکل و بتادین بدون نظر پزشک |
| استراحت و کاهش فشار روی پا |
| بالا نگه داشتن پا در زمان استراحت |